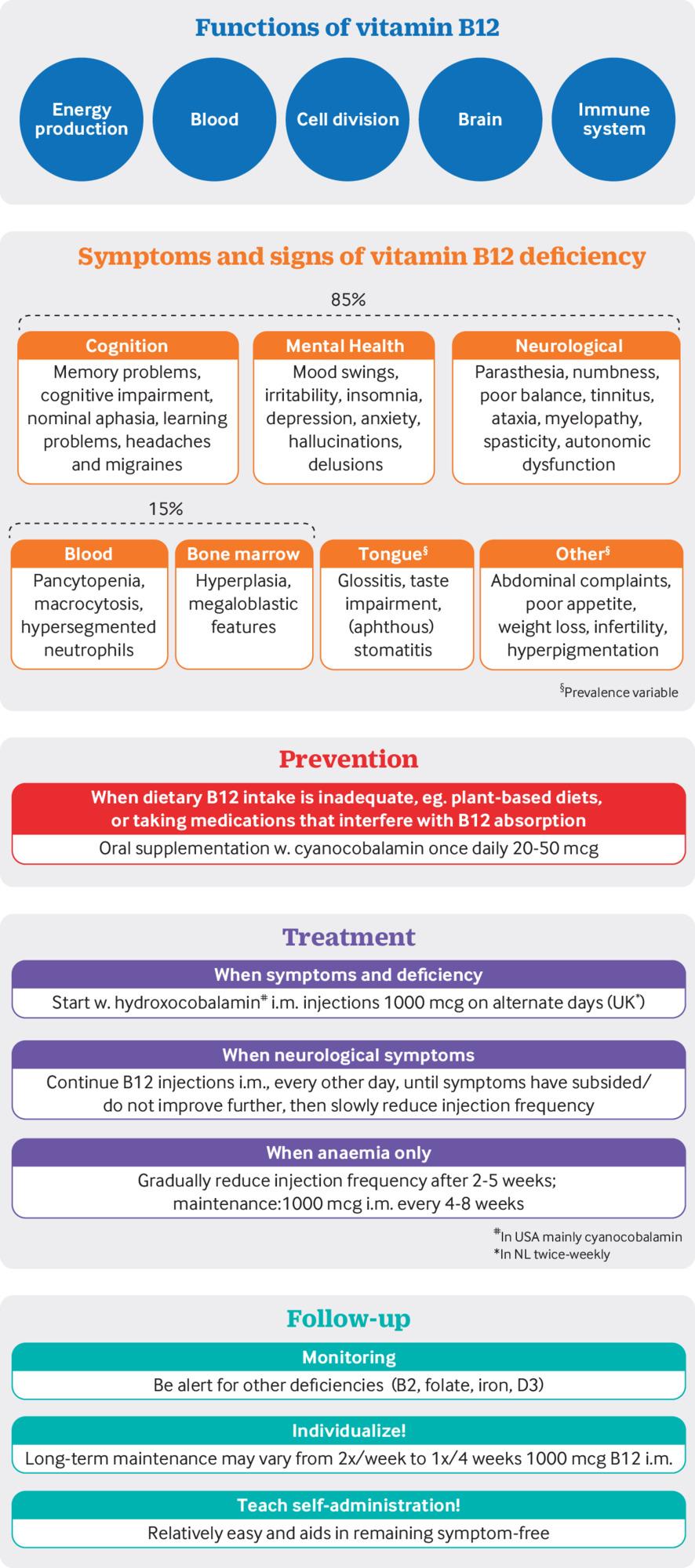
Vitamine B12 tekort wordt heel vaak over het hoofd gezien maar komt vaak voor bij Post Acute Infectieuze Syndromen zoals Post Sepsis en Post Covid. De klachten van een tekort lijken in grote mate op klachten die bij deze syndromen veel voorkomen, waaronder: geheugen- en concentratie-stoornissen, spierpijn en krachtsverlies, vermoeidheid/zwakte, tintelingen, misselijkheid, menstruatie-klachten, kortademigheid, duizeligheid, haaruitval, wazig zien, hoofdpijn, oorsuizen en ook mentale klachten (depressieve gevoelens, etc.). Zie ook de website van: Stichting Vitamine B12 tekort. https://stichtingb12tekort.nl/klachten-van-een-vitamine-b12-tekort/. Heb je deze klachten dan is er een kans dat dit aan de orde is bij u/jou. Je kunt het beter uitsluiten want een tekort moet wel aangevuld worden anders kan je lichaam moeilijk herstellen, omdat vitamine B12 op heel veel systemen in het lichaam invloed heeft. Daarom het volgende:
Het is belangrijk om je B12 te laten checken.
- Is dit ooit gemeten bij je?
- Wat was de laagste waarde ooit gemeten? Dat is namelijk de waarde waar je vanuit moet gaan.
- Heb je bariatrische (maagverkleining) chirurgie ondergaan? Dan altijd aan de Hydroxocobalamine injecties want je mist dit omdat je maag darmstelsel anders (kleiner) is.
Belangrijk: zijn de klachten zoals bovengenoemd ernstig, laat goede diagnostiek doen (zie het artikel van Professor Emeritus Bruce Wolffenbuttel) en overleg met je (huis)arts over een proefbehandeling (je kunt niet teveel binnen krijgen)
Bij Post infectieuze klachten is het altijd goed om de invloed van vitamine B12 tekort in gedachten te houden en mee te nemen. Zeker na een sepsis is er vaak een grote verstoring van het darmmicrobioom als gevolg van de hoeveelheid antibiotica die bij de behandeling van sepsis wordt gegeven. Die verstoring kan dus ook inwerken op het einde van de dunne darm (waar vitamine B12 wordt opgenomen). Gevolg kan zijn dat er veel te weinig wordt opgenomen. Dit kan ook het geval zijn door onderliggende ziekten zoals colitis ulcerosa of ziekte van Crohn. Vitamine B12 is een in water oplosbare vitamine, een teveel plas je weer uit. Je kunt niet een ‘overdosering’ krijgen.
Let op: wat is nodig voor een betrouwbare bepaling?
Voor een betrouwbare bepaling moet het gebruik van een multivitamine, of losse B12 of foliumzuur minimaal 3 maanden geleden zijn maar zelfs tot 1 jaar na gebruik kan het vitamine B12 gehalte soms nog een onbetrouwbaar beeld laten zien. Wil je huisarts eventueel geen bepaling doen (maar we hopen natuurlijk dat de huisarts een mogelijk latent tekort serieus wil nemen) dan kun je laten testen bij Bloedwaardentest.nl (maar ook afhankelijk van je financiële ruimte natuurlijk).
Je gehalte was voor het laatst lager dan 148 pmol/L?
Dan had je destijds al een tekort en komt dit waarschijnlijk door een opname-probleem.
Tot 250 (bepaalde richtlijnen zeggen 300) pmol/L zit je zeker in het ‘grijze gebied’
Dus onder de 250 á 300 pmol/L is het zeker zinvol om in overleg te gaan, goede diagnostiek te laten doen bij het B12 institute en daar advies in te winnen over proefbehandeling op maat, met injecties (meestal 2 x per week), in ieder geval 10 weken of langer om te zien of dit effect heeft. En indien effect: doorgaan met de behandeling totdat je klachtenvrij bent. Dan pas heel gefaseerd afbouwen.
Bij een gehalte onder de 450 pmol/L
Ook dán kan met aanwezige klachten van tintelingen, een doof gevoel in ledematen, duizeligheid, hartkloppingen, kortademigheid, brainfog, hoofdpijn, oorsuizen, stemmingswisselingen, overprikkeling, spierzwakte, etc., suppletie zinvol zijn. Het motto is: ‘Behandeling is klachten en geen waardes!’
In Japan heeft een gezonde populatie een gemiddelde serum B12 waarde van 450 pmol/L (Mitsuyama & Kogoh, 1988). Patiënten die onder deze waarden zitten en klachten hebben die zijn gerelateerd aan vitamine B12-tekort, krijgen B12 suppletie.
Verdere belangrijke info en aandachtspunten
Zie ook de website van het Nederlandse vitamine B12 institute. Ook de website van (huisarts) Ellis biedt heel veel waardevolle informatie (ook een online consult is mogelijk)
- Bij veel klachten is diagnostiek naar vit. B12 tekort en overleg over een proefbehandeling altijd zinvol
- Heb je veel klachten maar is het ‘serum B12’ of ‘actief B12’ normaal, laat dan altijd ook MMA en Homocysteïne prikken
- Let op: heb je dus klachten (op neurologisch, cognitief of ander Post infectieus gebied) en zit je onder de 450 pmol/L dan is het altijd nuttig om verdere diagnostiek te laten doen en te bekijken (zie de website van het B12-instituut) of proefbehandeling opgestart moet worden
Je kunt niet teveel binnen krijgen. Minstens 5 en liever 10 weken 2 x per week een injectie en als je verbetering bemerkt dit voortzetten, zie de link naar het B12-institute met aanwijzingen voor de behandeling. - Suppletie blijft dan altijd nodig maar kan heel langzaam afgebouwd worden tot eens per 2 maanden (maar dus niet te snel afbouwen, zie onderaan)
- Zie voor informatie over oorzaken van een tekort ook de website van het vitamine B12 institute. Let ook op je medicatie (zie de lijst) met het oog op invloed op B12.
Belangrijk: Serum of actief B12: normale waarde sluit tekort niet uit! Beiden hebben grijs gebied
Zie deze pagina. Zijn bovengenoemde waarden normaal, laat dan altijd ook het MMA (methylmalonzuur) en Homocysteïne bepalen, zie ook onderaan deze pagina voor uitleg. Het serum-B12 kan vals normaal of hoog zijn door o.a. aangeboren stoornissen in het B12 metabolisme of bacteriële overgroei in de dunne darm. En patiënten met een Post Acuut Infectieus Syndroom hebben nogal eens veel bacteriële of schimmel-overgroei in hun darmstelsel.
De duur van het tekort betekent dat je ongeveer de helft daarvan nodig hebt voor herstel
Dus als je voor het laatst 2 jaar geleden je B12 hebt laten bepalen en dit aan de lage kant was, zul je ongeveer 1 jaar nodig hebben om dit in te lopen. En dan niet gelijk stoppen maar geleidelijk afbouwen en op een standaard-suppletie-dosis blijven staan.
Aanvulling door injecties is het beste
Als je echt liever geen injecties wilt kun je B12 als supplement gaan slikken maar vaak is juist het probleem dat het niet goed wordt opgenomen, dus dan liefst als smelt-tabletten voor onder de tong (die gaan wel buiten het maag/darm-kanaal om).
Aanvulling met injecties kan in het begin wat bijwerkingen geven
Het is mogelijk dat je de eerste weken wat klachten-verergering ervaart, dit gaat weer voorbij.
Mogelijke oorzaken van een tekort (waaronder ook Metformine)
Zie voor informatie over oorzaken van een tekort ook de website van het B12 Institute. Let ook op je medicatie (zie de lijst) met het oog op invloed op B12. Belangrijk: ook diabetes-medicijn metformine kan de opname van vitamine B12 ernstig verstoren. Dit geldt ook voor een maagverkleinings-operatie waardoor de stof die de opname in de dunne darm mogelijk maakt (Intrinsic Factor) onvoldoende wordt geproduceerd.
Bij neurologische klachten altijd injecties, ook volgens Nederland Huisartsengenootschap en de NHG
Valkuilen bij diagnostiek
Zie voor meer info bij ‘Valkuilen diagnostiek en behandeling‘ op de website van het B12 Institute.
Samenvattend:
- Als je het laat bepalen mag je de afgelopen minimaal 3 maanden geen multivitamine, foliumzuur of B12 tablet hebben geslikt, en zelfs dan is de uitslag niet 100% betrouwbaar en vergt het aanvullende diagnostiek
- Lees ook etiketten van voeding en en drinken want toegevoegd B12 heeft ook invloed. Bijv. vega-voeding, ontbijtgranen maar ook drankje.
- Chorella en biotine ook stoppen minimaal 2 weken want die verstoren het bloedbeeld ook.
- Mocht je huisarts eventueel geen bepaling willen doen, dan kun je laten bepalen via bovenstaande organisatie, bloedwaardentest.nl
- Ga niet vast zelf B12 tabletten of multivitamine slikken als je een vermoeden hebt op B12-tekort, want dan maak je diagnostiek op korte termijn onmogelijk
- Laat altijd testen (als je tenminste lang genoeg geen supplement hebt gebruikt wat de test verstoren kan) want een van nature hoog B12 moet ook altijd onderzocht
- Laat bij veel klachten en/of een gebleken ‘normaal’ serum of actief B12 ook altijd MMA en Homeocysteïne bepalen. Is MMA verhoogd dan is dit een duidelijke indicatie voor vit. B12-tekort
- Deel deze kennis met je huisarts en verwijs naar de website van het B12 institute om te spreken over: een proefbehandeling (dit betekent vaak 2 injecties/week, eerst eens 5 of 10 weken). Dan zien of je klachten iets minder worden. Als je een tekort hebt, zul je altijd vitamine B12 extra moeten blijven krijgen. Dan moet meestal minimaal een half jaar 2 x per week doorgegaan worden met injecties
- Wees bedacht op tijdelijke klachtenverergering zie de link Valkuilen hierboven
- Als je een tekort hebt, duurt het een tijd voor je dit weer ingelopen hebt
- Belangrijk: een ‘normaal gehalte’ zegt ook nog niet alles. Als je klachten hebt zoals genoemd (in vet gedrukte letters) en andere oorzaken (zoals bijv. bloedarmoede of een schildklier-aandoening) zijn ook onderzocht, altijd deze behandeling proberen, je kunt niet teveel binnen krijgen (kan wel wat bijwerkingen van hoofdpijn, etc. of tijdelijke verergering van bestaande klachten geven in het begin)
- Tijdens behandeling nooit testen. Staat ook in Farmacotherapeutisch Kompas en de bijsluiter van Hydoxocobalamine want de waardes stijgen altijd boven hetgeen men meten kan.
Behandeling is klachten en geen waardes!
Tot slot
Wat betreft de onderbouwing door wetenschappelijke artikelen en medische experts:
Zie de uitleg van de expert in vitamine B12 in Nederland: Prof. dr. Bruce Wolffenbuttel (UMCG):
- Uitleg voor diagnosestelling voor je arts, door hem geschreven: zie dit artikel
- Zie voor een wetenschappelijk artikel, ook door hem geschreven: ‘The Many Faces of Cobalamin (Vitamin B12) Deficiency‘ uit 2019.
Zie ook onderstaande informatieve webinar waarin dr. Wolfsbüttel zijn expertise over vit. B12 deelt, zie vanaf 2 min. 29
Wat betreft vitamine B12 tekort bij kinderen
Zie deze pagina op de website van St. vitamine B12 tekort
Een goed probioticum is ook aan te raden, om de opname van voedingsstoffen in de darm te helpen verbeteren.
Vragen? ‘B12 tekort, de vergeten ziekte’ is een Facebookgroep met ca. 26000 leden, zie: https://www.facebook.com/groups/807408932663995/ en ook bij B12 informatieboek https://www.facebook.com/groups/264491610913568
Met dank aan Jacqueline Postma, opgesteld door Idelette Nutma
06-03-2024