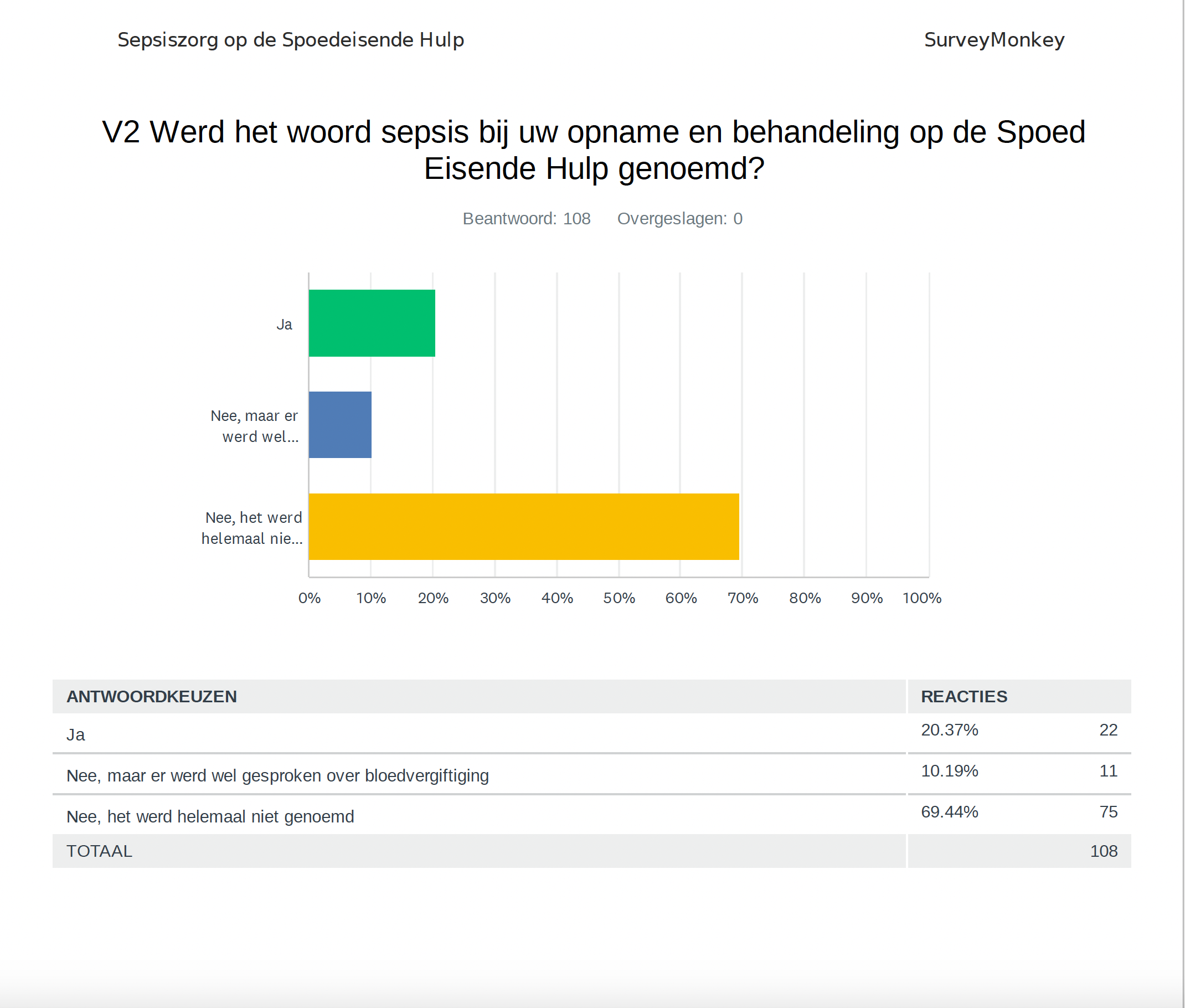
Er zijn recent veel positieve ontwikkelingen wat betreft de aandacht voor sepsis en de impact van dit ziektebeeld. Op zondagavond 24 september 2023 werd er in de journaaluitzending van 20.00 uur uitgebreid stil gestaan bij sepsis. De boodschap was dat wetenschappers en patiënten vragen om sepsis veel meer prioriteit te geven; het is immers één van de dodelijkste aandoeningen terwijl het tegelijkertijd heel onbekend is. Maar dat niet alleen: hoe eerder je sepsis herkent, hoe minder risico op schade er is, en hoe groter je overlevingskans. Met uitgebreide publieksvoorlichting en meer geld voor gericht sepsis-onderzoek kunnen er grote stappen gezet worden in de strijd tegen sepsis. En die noodzaak wordt steeds dringender omdat sepsis steeds vaker vóórkomt a.g.v. de vergrijzing, meer mensen met chronische ziekten en steeds meer antibiotica-resistentie. Behalve aandacht bij de NOS en in andere media werd het ‘Sepsis Alarm Boek’ gelanceerd én werd er een belangrijk overzichtsartikel gepubliceerd: ‘Understanding Post Sepsis Syndrome: How can Clinicians Help?’
NOS journaal uitzending 24-9-2023
Kijk de NOS-journaal-uitzending terug via deze link. Op de NOS website werd eveneens uitgebreid stil gestaan bij sepsis. Het item draagt de veelzeggende titel:
NOS journaal: “Zonder ingrijpen zal sepsis door vergrijzing vaker en dodelijker voorkomen”
Angelique Bakker (ex-patiënt) en Jack Lotz (nabestaande) komen beide in het journaal aan het woord. Angelique Bakker kreeg een sepsis na behandeling van een keel-abces waarbij de sepsis te laat werd opgemerkt. Zij verbleef niet op de Intensive Care maar lag doodziek op de gewone afdeling. Vervolgens ontwikkelde zij levens-ontwrichtende klachten die voor het grootste deel onzichtbaar zijn: haar autonome zenuwstelsel en brein hebben schade opgelopen waardoor zij niet lang kan staan en lopen omdat haar bloedsomloop moeite heeft het bloed ’tegen de zwaartekracht in’ rond te pompen en er dan 25% minder bloed naar haar hart gaat en 40% minder bloed naar haar brein.

Angelique is daarbij ook chronisch vermoeid, heeft heel weinig energie en is snel overprikkeld. Deze combinatie van klachten is ook wel bekend als POTS (afkorting van Posturaal Orthostatisch Tachycardie Syndroom, voor meer uitleg: zie deze blog). Ze is daardoor ernstig beperkt in haar functioneren terwijl ze voorheen een zeer actief persoon was, met veel hobbie’s en genietend van het leven. Jack Lotz verloor zijn vrouw aan sepsis omdat het ziektebeeld veel te laat werd onderkend. Toch bracht bij de moed op om mee te werken aan de NOS-uitzending omdat hij zijn bijdrage wil leveren aan het bekender maken van dit levensgevaarlijke ziektebeeld.
De aanloop naar de aandacht in de media: het Sepsis Alarm Boek
Het ‘Sepsis Alarm Boek’ is een initiatief van Sepsis en daarna dat mogelijk is gemaakt door een gulle gift van Jack Lotz en de belangeloze medewerking van velen, waaronder ook Lot van der Vegt die de prachtige vormgeving voor haar rekening nam. Het Sepsis Alarm Boek werd op Wereld Sepsis Dag, 13 september 2023, gelanceerd en verspreid onder alle Tweede Kamerleden van de Commissie van VWS. Uiteraard hebben ook de demissionair Minister en Staatssecretaris van VWS en demissionair Minister President Mark Rutte een exemplaar ontvangen. Daarnaast ging het boek naar tal van relevante organisaties en beleidsmakers. Dit om te zorgen dat sepsis hoog op de agenda komt waartoe de WHO en de G7 al hebben opgeroepen.
Sepsis verwoest levens en is tegelijk schrijnend onbekend terwijl vroege herkenning bij het publiek levensreddend kan zijn (getuige de goede voorbeelden in Zweden, de UK, etc). Ook de registratie, research-funding en aandacht voor nazorg en follow-up blijven achter. De postsepsis impact (met soms levenslange schade) is ook erg onbekend. Nationaal beleid en een duurzaam bondgenootschap van overheid, burgers en instellingen is nodig om de ‘awareness’ te verbeteren. Het feit dat in principe iedere arts, van huisarts tot specialist van willekeurig welk specialisme met (de gevolgen van ) sepsis te maken kan krijgen maakt dat de aandacht voor sepsis centraal aangestuurd moet worden. De noodzaak hiervan is extra groot omdat er ook geen collectebus-fonds voor sepsis is.
Dank aan alle bijdragers, in de eerste plaats Jack Lotz die zijn vrouw verloor door een te laat herkende sepsis. Heel dankbaar ook voor de bijdragen van ex-patiënte en (inmiddels helaas ex-) Tweede Kamerlid Leonie Vestering die zelf ternauwernood een sepsis overleefde, Rinke van den brink, Iris, Jan van Hoogen, Peter Kapitein, Rob Bruntink, Femke Egberts, Johanne van Vulpen (moeder van kleine Boas) , Lot van der Vegt en naaste Gerrit Gunnink. Daarnaast bevat het boek de zeer waardevolle bijdragen van de volgende experts uit binnen- en buitenland: prof. Hjalmar Bouma (UMCG, Acute Lines, en secretaris van SepsisNet), Bert Kuipers (Samenwerkende Gezondheids Fondsen (SGF), Michèle ter Voert (UMCG, Acute Lines), Carolin Fleischmann-Struzek (Jena University Hospital), Dave Dongelmans (Amsterdam UMC, NICE), Joost Wiersinga (Amsterdam UMC) en Dr Ron Daniels BEM (CEO UK Sepsis Trust en Vice-president van de Global Sepsis Alliance).
Het Sepsis Alarm Boek is ook digitaal beschikbaar gemaakt in een zeer toegankelijke ‘blader-versie’. Het boekje is een niet-commercieel initiatief. Hebt u als belangstellende burger, (ex-)patiënt of naaste of als organisatie belangstelling dan kan het boekje tegen kostprijs gemakkelijk besteld worden.
Ga naar de digitale versie
Ga naar de pagina om het Sepsis Alarm Boek over de post toegestuurd te krijgen
Uniek overzichtsartikel: ‘Understanding Post Sepsis Syndrome: How can Clinicians Help?’
Dit artikel, geschreven door een team van experts in samenspraak met een vertegenwoordiger namens sepsis-patiënten (Sepsis en daarna), schetst de vele aspecten van dit complexe beeld. Het werd op 29-9-2023 gepubliceerd op ‘Dovepress’, een website waarop ‘open access’ (d.w.z. voor iedereen toegankelijke) artikelen op wetenschappelijk en medisch gebied zijn te vinden.
Nadat er van Kaylie van der Slikke en collega’s al eerder een artikel was verschenen is dit artikel echt een bekroning daarop. De verstoringen en ontregeling van het brein, zenuwstelsel, immuunsysteem, metabolisme en energievoorziening worden uitgebreid beschreven waarbij ook o.a. de vermoeidheid, inspannings-intolerantie en het risico van heropnames aan bod komen.
Er wordt gesproken over revalidatie maar tegelijk wordt ook gesteld dat dit echt ‘op maat’ dient te gebeuren omdat de energievoorziening in het lijf na een sepsis ernstig aangetast kan zijn.
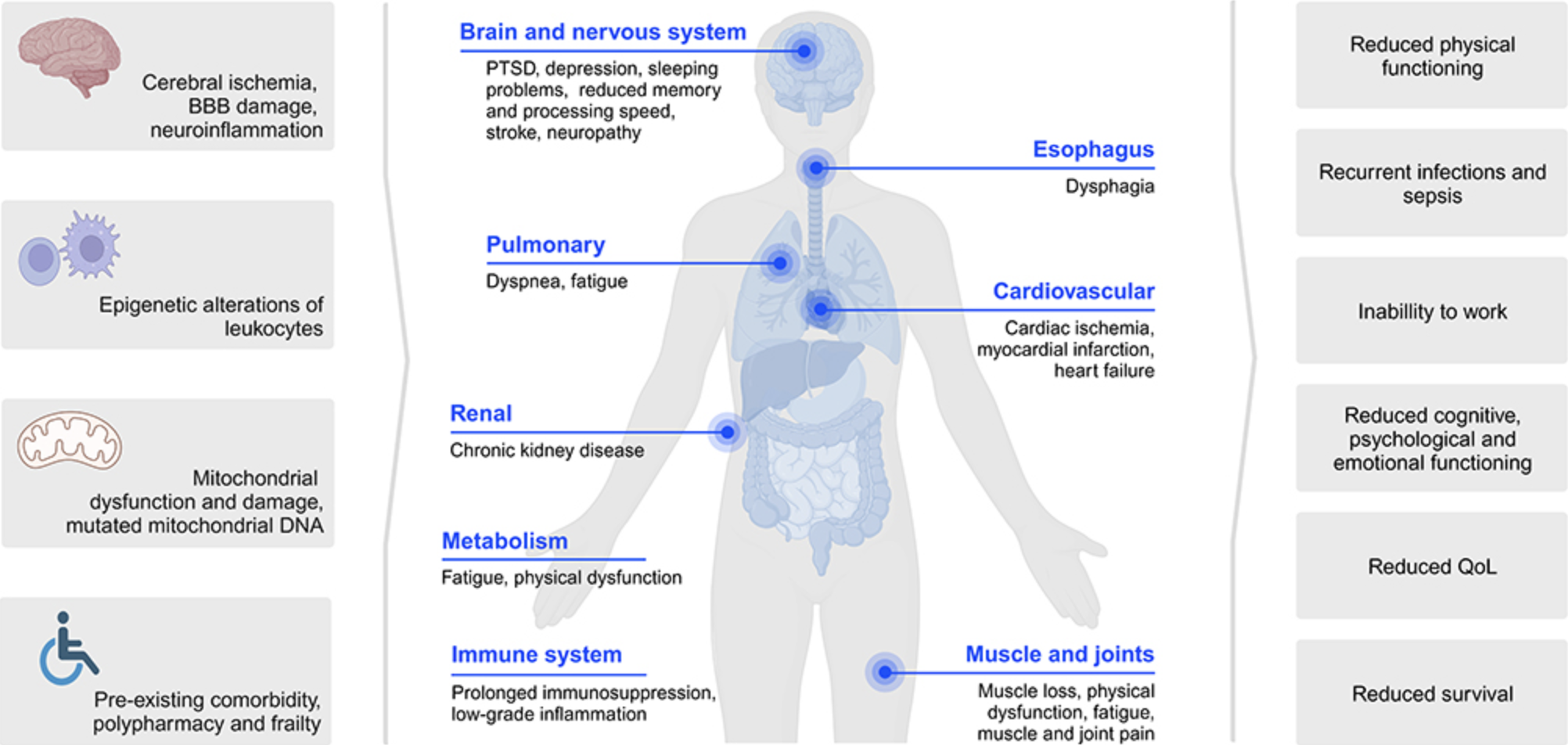
In het artikel ook uitgebreide uitleg over mitochondriële disfunctie (de ‘energiefabriekjes’ in de lichaamscellen die niet goed functioneren) en de gelijkenissen en overlapping met (de mechanismen bij) Long Covid. Benadrukt wordt dat de impact óók voorkomt bij hen die niet op de IC lagen en er is ruime aandacht voor de mentale impact en de waarde van lotgenotencontact.
Heel mooi hoe mogelijkheden voor preventie, aanknopingspunten voor (toekomstige) therapie en het belang van meer #sepsisawareness (hoe actueel!) ook ruime aandacht krijgen. Voeding en voedingsstoffen nemen ook een belangrijke plaats in in het hersteltraject. Last but not least wordt stil gestaan bij #precisionmedicine, manieren om ‘op maat’ de immuunreactie (die zowel een overreactie als een ‘onderreactie’ aspect heeft) te beïnvloeden. Een artikel om te delen! En: een aansporing tot kennisbundeling en -uitwisseling én serieuze aandacht voor nazorg want sepsis eindigt niet bij de deur van het ziekenhuis! Dank aan Adam Linder Lise Beumeler, PhD, Hjalmar Bouma, Robert Mankowski en Madlen Holmqvist.
De auteurs komen zelfs met een definitie van het Post Sepsis Syndroom: “Medical, psychological or cognitive problems arising after sepsis that required hospitalization, that persist weeks to months after hospital discharge, negatively impacts the functioning of the individual and for which no alternative diagnosis can be found”. In het Nederlands vertaald:
“Medische, psychologische of cognitieve problemen die ontstaan zijn na sepsis waarvoor ziekenhuisopname nodig was, die weken tot maanden na ontslag uit het ziekenhuis aanhouden, die een negatieve invloed hebben op het functioneren van het individu en waarvoor geen alternatieve diagnose kan worden gevonden”.
Belangrijk is ook dat een concrete suggestie wordt gedaan om met elke sepsis-patiënt (opgenomen op de IC of op de gewone afdeling) binnen een maand na het ontslag een eerste contact te hebben. Omdat dit nog erg vermoeiend kan zijn wordt voorgesteld dit eerste contact telefonisch of via beeldbellen te doen. Een bezoek aan een post sepsis poli wordt aanbevolen voor zo’n 3 maanden na het ontslag.
Ook wordt gesteld dat nazorg ‘op maat’ gemaakt zal moeten worden omdat de diversiteit aan oorzaken bij sepsis groot is en dus ook de variatie in restklachten. Onderzoek waarbij de (endo)typering van de sepsis van een individuele patiënt een onderverdeling mogelijk maakt in risico’s voor bepaalde (orgaan)problemen kan helpen de juiste accenten aan te brengen. Ook is het belangrijk aan te sluiten bij de behoeften die patiënten en naasten zelf duidelijk aangeven, zoals de behoefte aan een duidelijk aanspreekpunt rond sepsis en voorlichting over wat je kunt verwachten na een sepsis.
Mooi is dat het belang van de eigen inbreng van de patiënt en dienst naasten wordt onderstreept:
“Especially important in making efforts to create “tailor made sepsis aftercare” is involving patients and relatives and ask them what they think can contribute to their quality of life.” In het Nederlands vertaald: “Vooral belangrijk bij het leveren van inspanningen om ‘op maat gemaakte sepsis-nazorg’ te creëren, is het betrekken van patiënten en familieleden en hen vragen wat zij denken dat kan bijdragen aan hun kwaliteit van leven.” Laten we hopen dat dit artikel echt een doorbraak mag zijn in meer serieuze aandacht voor de lange termijn impact van sepsis, het gericht voorkomen daarvan en het ondersteunen van de patiënt en zijn familie. ”
Lees hier het artikel (open access) op Dovepress: ‘Understanding Post Sepsis Syndrome: How can Clinicians Help?’
Zie ook de blog: ‘Sepsis en daarna, het Post Sepsis Syndroom‘ (over de ontregeling van lichaamssystemen door sepsis en ondersteunende informatie)
3-10-2023 Idelette Nutma