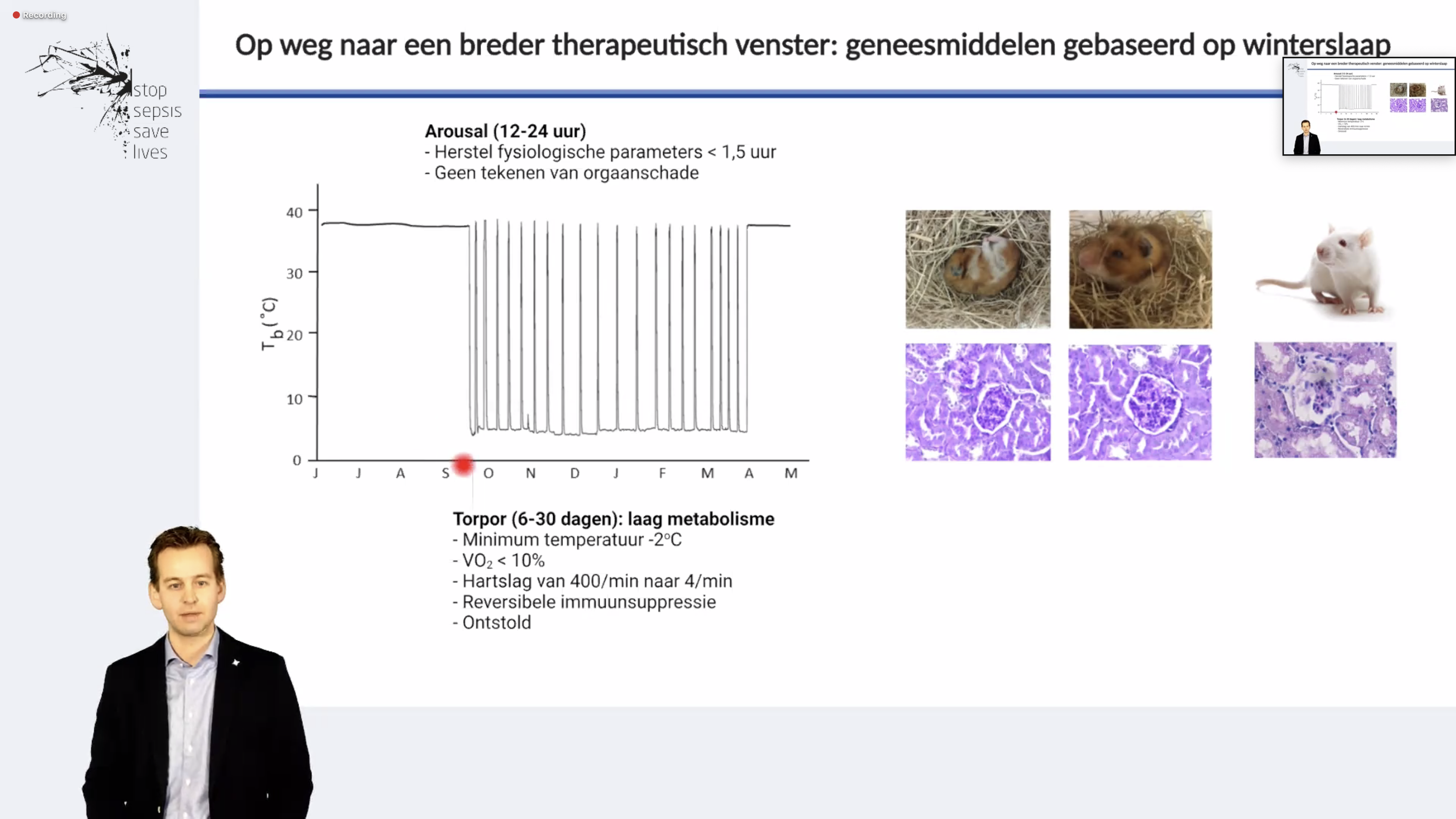
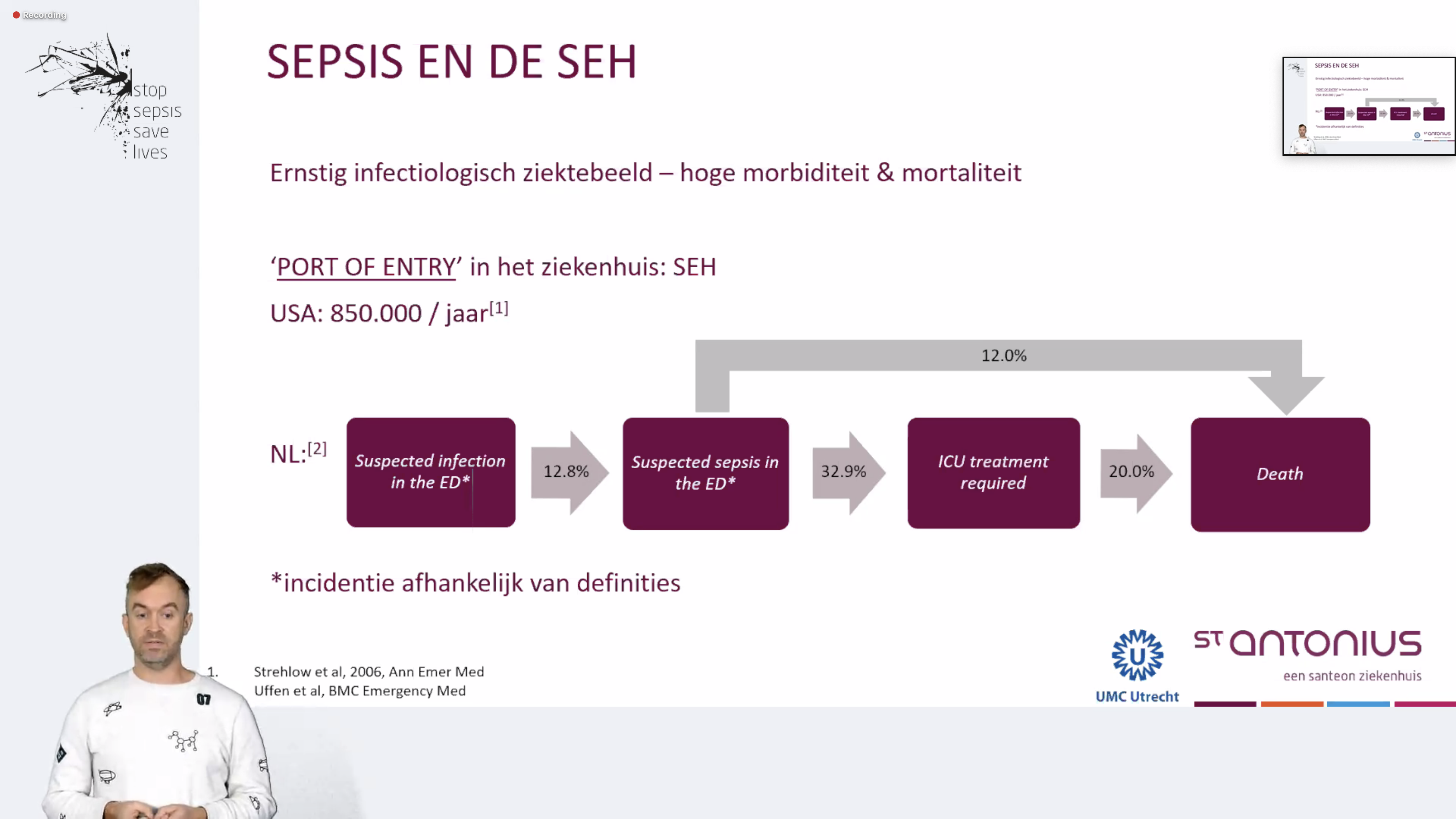
Inleiding
Het 8e Internationale Sepsis Symposium op Nederlandse bodem werd dit jaar op 17 februari gehouden bij het Nederlands Simulatie-centrum voor de zorg in Ede, online georganiseerd door Interactie-opleidingen. Hieronder volgt een korte samenvatting van een aantal presentaties.
Dr. L.A. van Vught, research associate, Amsterdam UMC over ‘Fenotypering van sepsispatiënten’
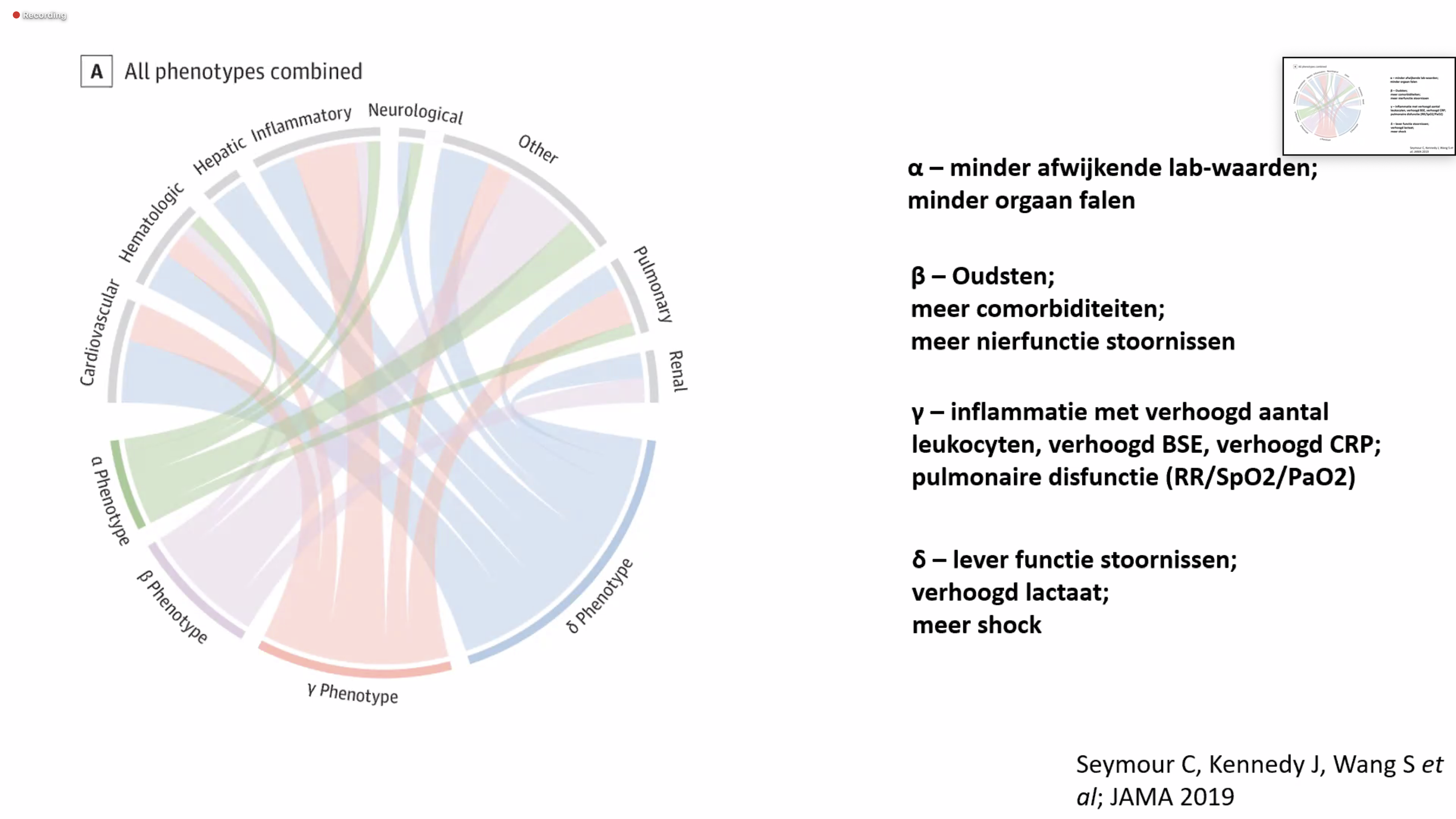
Dr. van Vught legde uit dat er uit onderzoek meerdere fenotypes van sepsis naar voren zijn gekomen, d.w.z. ‘manieren waarop sepsis zich uit’. Die hebben te maken met de aanleg in de genen en hoe het lichaam reageert op bepaalde omstandigheden.
-Bij het eerste sepsis-type, ɑ, bleek minder orgaan-falen voor te komen
-In de groep van het tweede sepsis-type, β, kwamen meer ouderen met chronische ziekten en nierfunctie-stoornissen naar voren
-Bij het derde sepsis-type, Y bleek een heftiger ontstekingsreactie voor te komen met longproblemen
-Bij het vierde sepsis-type, 𝛅, stonden leverfunctie-stoornissen en septische shock voorop
Maar er zijn ook andere indelingen mogelijk, op basis van ‘moleculaire endotypes’, dat zijn bepaalde manieren waarop het lichaam functioneert waardoor een sepsis zich op een bepaalde wijze ontwikkelt. Het idee is dat je met deze indelingen beter kunt voorspellen hoe patiënten gaan reageren en welk soort behandeling het beste bij welke patiënt gegeven kan worden. Maar het punt is, zo lichtte van Vught toe, dat een bepaald ‘endotype’ niet altijd aan hetzelfde ‘fenotype’ is gekoppeld m.a.w. je kunt die twee niet ‘op elkaar leggen’ waardoor het nu nog lastig is hier een blauwdruk van een bepaald type patiënt in te zien. Je zou natuurlijk willen dat je, ongeacht verdere gegevens, uit de bovengenoemde indelingen, duidelijke patiënten-categorieën zou kunnen maken waardoor je precies zou weten: bij dit type patiënt kan ik dit verwachten en moet ik specifiek deze behandeling toepassen. Maar er moet nog veel meer uitgezocht worden om ook de onderliggende mechanismen beter te begrijpen, en te weten hoe het één met het ander samenhangt. Ook zijn er nog vragen te beantwoorden als: houd je je hele leven een bepaalde reactie bij een sepsis? En geldt dat specifiek voor sepsis, of voor alle kritieke ziekte?
Prof. dr. J. Bakker, hoogleraar intensive care, ErasmusMC, Rotterdam over ‘Hyperlactatemie bij sepsis: altijd dezelfde betekenis?’
Prof. Bakker, tevens verbonden aan de NYU Grossman School of Medicine te New York, legde uit dat in de VS het bepalen van het lactaat-gehalte in het bloed, geldt als beleid waaraan je moet voldoen als ziekenhuis. Als je dit voor minder dan 80% toepast, krijgt je te maken met maatregelen. Lactaat is een stof in het bloed die een aanwijzing is voor orgaan-falen. 1 ding is duidelijk: als je een verhoogd lactaat in je bloed hebt van >10, overleef je dat niet. Maar wat is er verder over te zeggen?
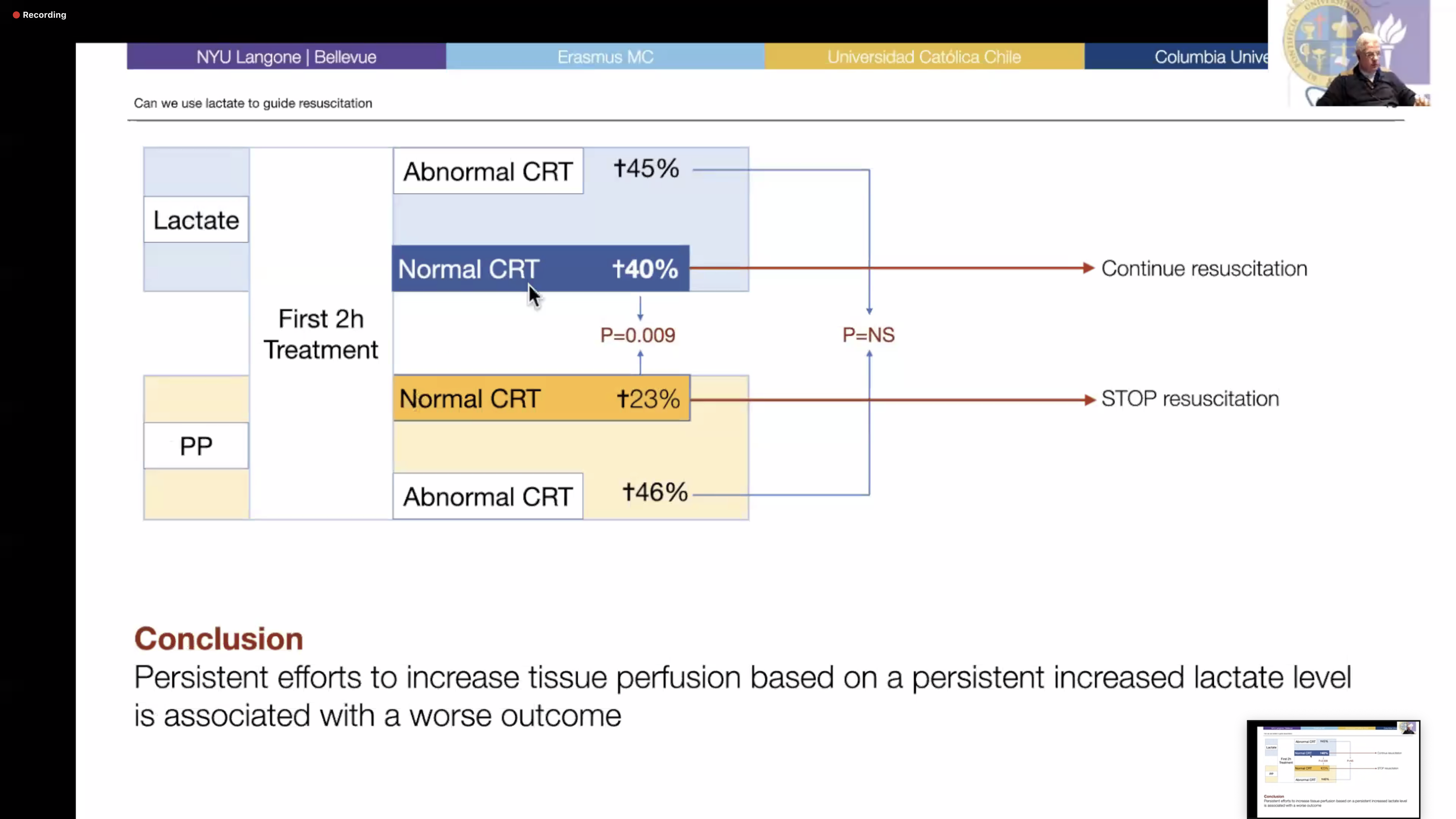
Als een patiënt na infuus een lage bloeddruk houdt maar geen lactaat-verhoging, ligt het overlijdenspercentage op 8%.
Als een patiënt na infuus een lage bloeddruk houdt én een verhoogd lactaat, dan ligt het overlijdenspercentage op 50%. Prof. Bakker schetste dat het lactaat-gehalte, als je het bekijkt in combinatie met andere gegevens, zeker belangrijke informatie oplevert.
Ook zegt een dalend lactaat-gehalte of je met je behandeling op de goede weg bent.
Maar wanneer moet je stoppen met je te laten leiden door het lactaat-gehalte?
Uit onderzoek bleek dat bij een succesvolle behandeling het lactaat de eerste 6 uur steil naar beneden gaat, gecombineerd met een daling van de Pcv-aCO2 en de ‘Capillary Refill time’.*
*Pcv-aCO2 is als het ware een signaalstof die iets zegt over de doorbloeding van het lichaam. *‘Capillary refill-time’ is de tijd die nodig is om weer kleur te krijgen in een uiteinde van het lichaam zoals een hand of voet, nadat er druk op is uitgeoefend (als teken dat de bloeddoorstroming op die plek weer is hersteld).
Na die eerste uren, vooral de eerste 2 uur van de behandeling van de sepsis waarin het lactaat nog wél een goede graadmeter is voor het orgaan-falen en het effect van de behandeling, kan het daarna, in ieder geval bij patiënten met een ‘normale doorbloeding’ zelfs schadelijk zijn om de behandeling alleen op het lactaat-gehalte te ‘sturen’. Lactaat staat nl. niet alleen voor de mate van doorbloeding en kan dus ook het gevolg zijn van, of wijzen op andere effecten in het lichaam.
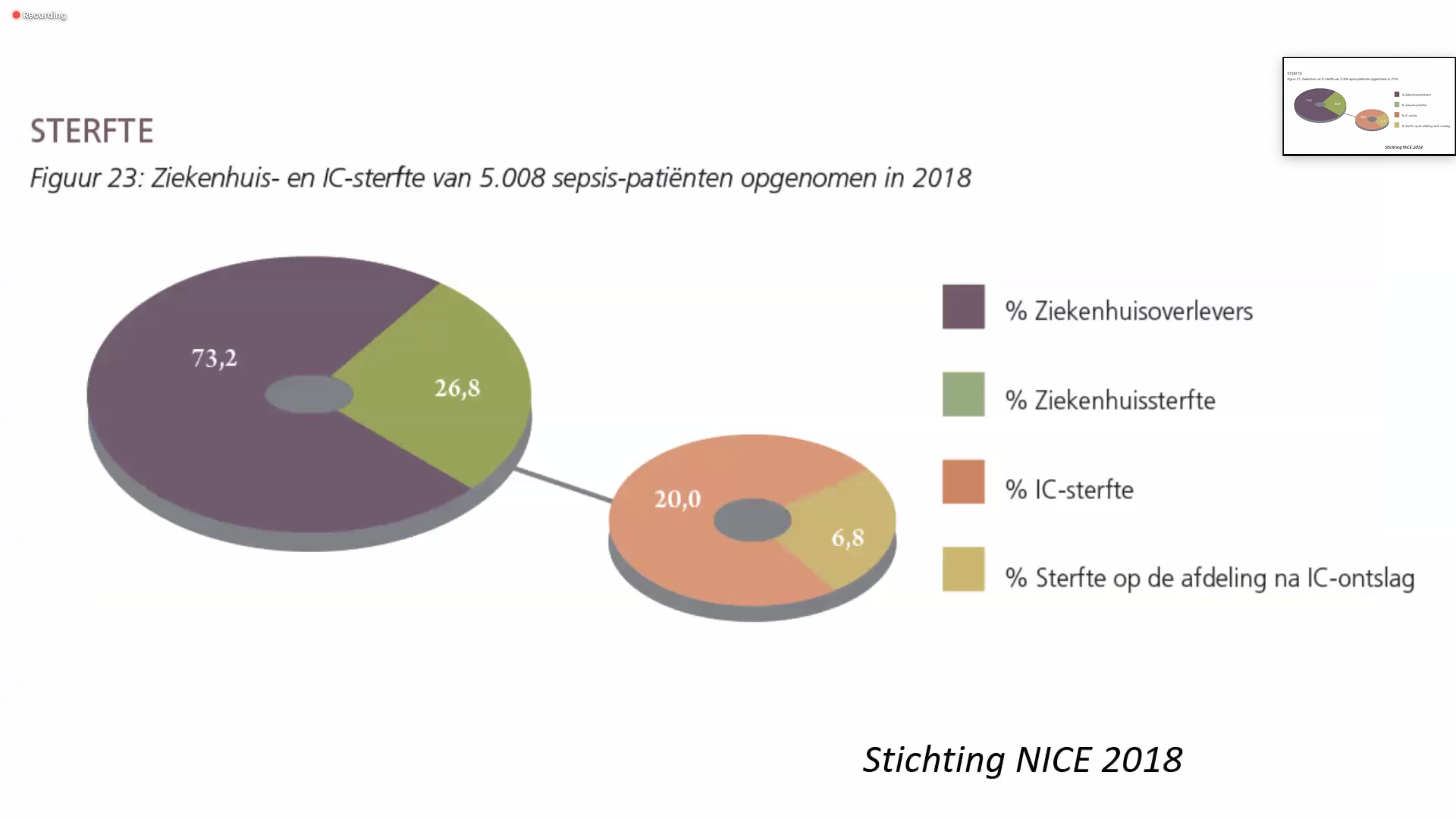
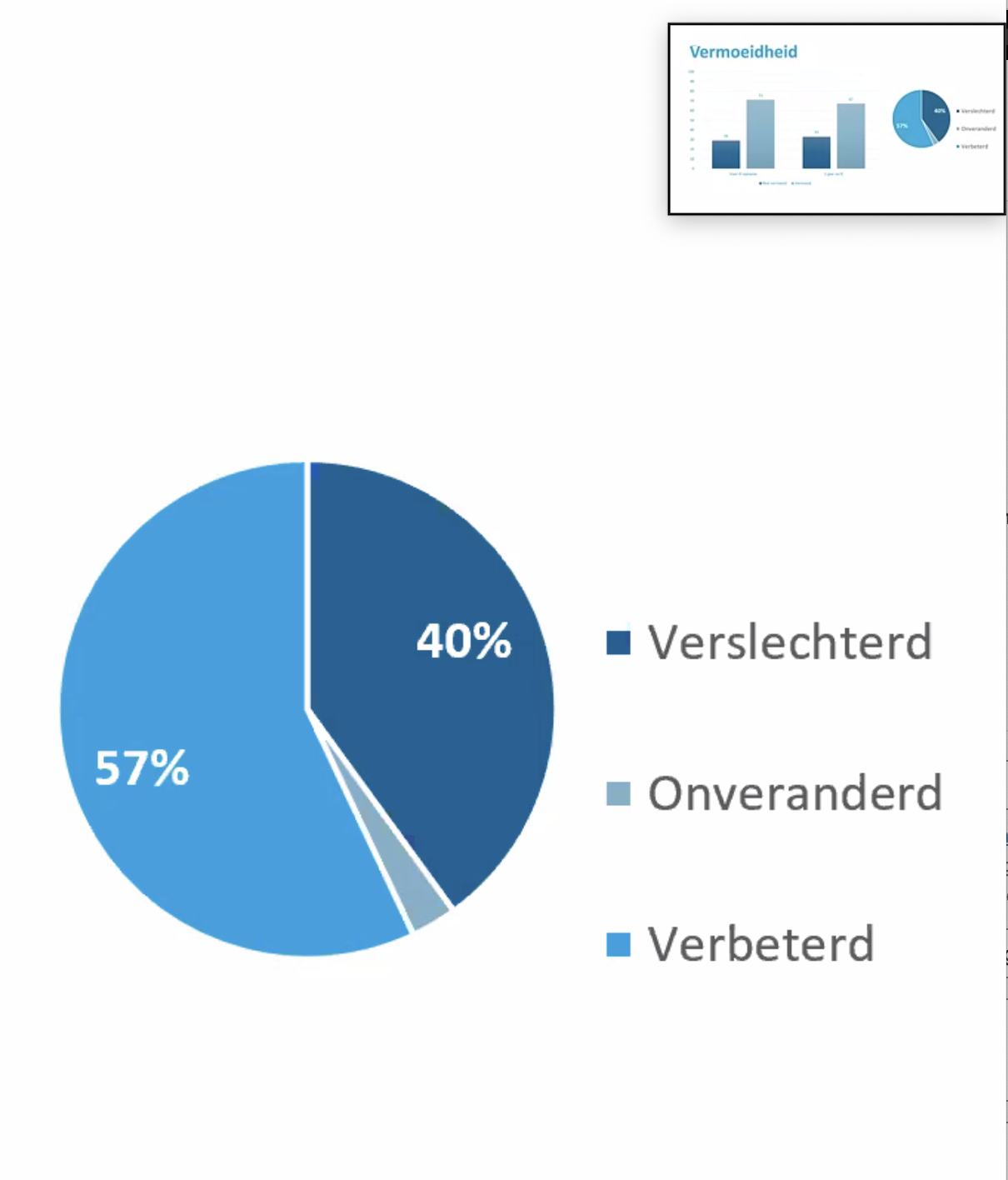 Van de 412 patiënten met sepsis stuurden 279 de vragenlijst terug. De leeftijd was gemiddeld 63-64 jaar, de opnameduur was gemiddeld 6 dagen. Wat opviel is dat sepsis-patiënten vaker een slechtere conditie rapporteren. Qua spierzwakte melden zij juist minder klachten. Wat betreft vermoeidheid: die blijkt na een jaar bij 40% verslechterd en bij 57% verbeterd. Wat betreft angst en depressie-klachten blijkt dit na een jaar bij 46% van de patiënten verslechterd en bij 38% verbeterd te zijn. Wat betreft Post Traumatische Stress-Stoornissen (PTSS) is er een opvallend verschil. Als we alleen naar de sepsis-patiënten kijken, blijkt 12% na een jaar te maken te hebben met PTSS-klachten terwijl dit over de hele groep IC-patiënten genomen 7 % is. Dit is dus aanmerkelijk hoger bij sepsis-patiënten. Iets anders wat opvalt is dat het aantal neurocognitieve klachten (problemen met concentratie, geheugen, etc.) na een jaar meer dan verdubbeld is; van 7% naar 19%. 61% van de patiënten is op dit vlak achteruit gegaan.
Van de 412 patiënten met sepsis stuurden 279 de vragenlijst terug. De leeftijd was gemiddeld 63-64 jaar, de opnameduur was gemiddeld 6 dagen. Wat opviel is dat sepsis-patiënten vaker een slechtere conditie rapporteren. Qua spierzwakte melden zij juist minder klachten. Wat betreft vermoeidheid: die blijkt na een jaar bij 40% verslechterd en bij 57% verbeterd. Wat betreft angst en depressie-klachten blijkt dit na een jaar bij 46% van de patiënten verslechterd en bij 38% verbeterd te zijn. Wat betreft Post Traumatische Stress-Stoornissen (PTSS) is er een opvallend verschil. Als we alleen naar de sepsis-patiënten kijken, blijkt 12% na een jaar te maken te hebben met PTSS-klachten terwijl dit over de hele groep IC-patiënten genomen 7 % is. Dit is dus aanmerkelijk hoger bij sepsis-patiënten. Iets anders wat opvalt is dat het aantal neurocognitieve klachten (problemen met concentratie, geheugen, etc.) na een jaar meer dan verdubbeld is; van 7% naar 19%. 61% van de patiënten is op dit vlak achteruit gegaan.
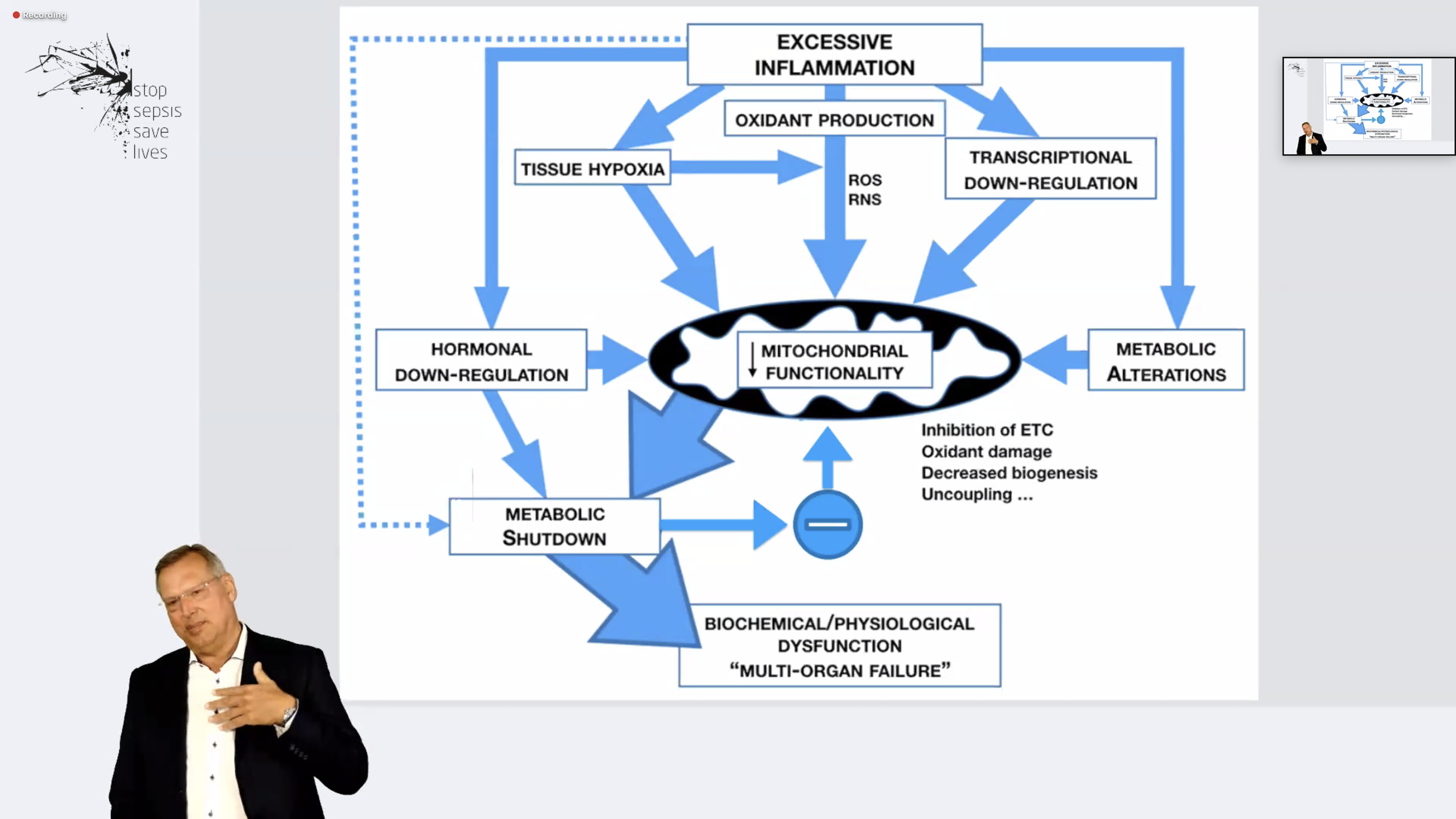
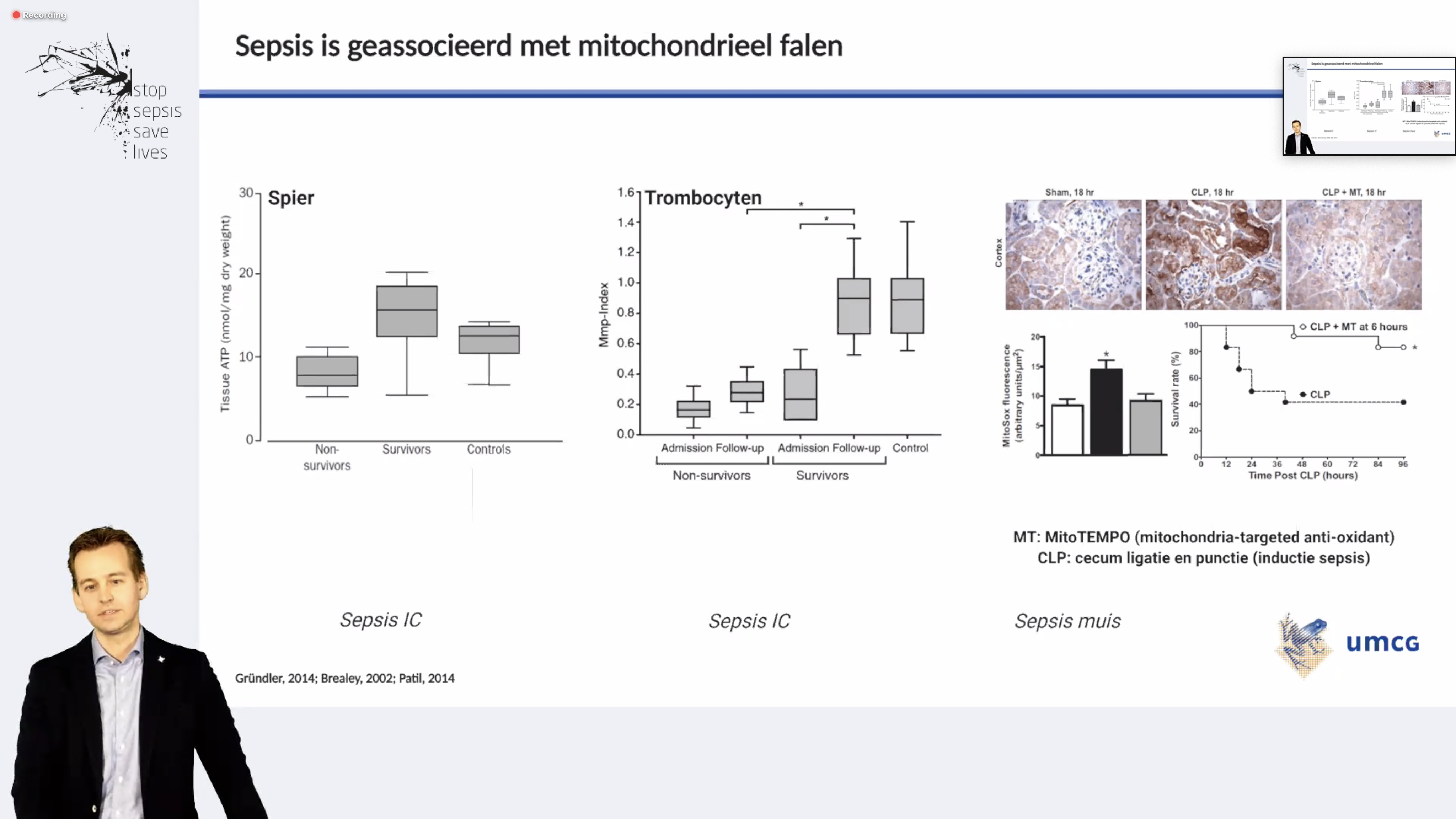 Bij dierproeven is aangetoond dat hier wél een gerichte behandeling voor is te geven.
Bij dierproeven is aangetoond dat hier wél een gerichte behandeling voor is te geven.