Inleiding
Het 9e Netherlands International Sepsis Symposium vond plaats op vrijdag 20 januari in Ede, in een hybride vorm. Velen namen online deel maar ook de zaal ter plekke was goed gevuld. Er was weer een boeiend en zeer gevarieerd programma samengesteld. De organisatie was in handen van dr.H.R.Bouma (UMCG), prof.dr.A.R.J.Girbes (Amsterdam UMC), prof.dr.H.R.H.Kaasjager (UMC Utrecht), prof.dr.R.P.Pickkers (Radboudumc) en prof.dr. A.R.H.van Zanten (Ziekenhuis Gelderse Vallei). Een aantal sprekers en onderwerpen worden hieronder uitgelicht, speciaal ook voor belangstellenden, (ex-)patiënten en naasten. In totaal waren er 12 presentaties.
Refeeding Syndroom bij sepsis
Prof. dr. A.R.H. van Zanten, werkzaam als internist/intensivist in het Ziekenhuis Gelderse Vallei gaf uitleg over dit syndroom. Ter inleiding stelde hij eerst de vraag: dragen alle behandelingen bij aan het herstel van de patiënt? Op de Intensive Care worden mensenlevens gered maar behandelingen kunnen ook grote gevolgen hebben voor patiënten. Het ‘refeeding syndrome’ is een verstoring van de stofwisseling die optreedt wanneer patiënten weer voor het eerst voeding krijgen (nadat ze dit vanwege hun kritieke ziekte tijdelijk niet kregen). Er kunnen meerdere verstoringen optreden waaronder een te laag vitamine B1 gehalte, overvulling (teveel vocht in de weefsels en de bloedvaten), onvoldoende reactie op insuline (insuline-resistentie), verstoringen in het brein, etc. Op de foto hieronder staan aandachtspunten die prof. van Zanten benoemde. O.a. is het goed om het fosfaatgehalte in het bloed goed in de gaten te houden, en voorzichtig te zijn met de hoeveelheid eiwitten bij het opstarten van voeding. Het zou mooi zijn als er ‘biomarkers’ (signaalstofjes in het bloed) zouden worden ontdekt, die tijdig en precies laten zien of een patiënt een risico heeft op het ontwikkelen van ‘refeeding syndrome’ zodat op tijd ingegrepen kan worden.
Ethische afwegingen bij sepsis-behandeling
Drs. A. J. Meinders (internist/intensivist in het St. Antonius Ziekenhuis) en Dr. G. Olthuis, ethicus in het Radboudumc namen het publiek mee in de dilemma’s die soms kunnen ontstaan. Zij deden dat op een bijzondere manier, in een ’twee-gesprek’ waarbij zij overlegden over een (denkbeeldige) patiënt. Wanneer bijv. een operatie technisch gesproken nog goed uitvoerbaar is maar de betreffende patiënt enorm verzwakt en uitgeput is en diverse onderliggende problemen heeft, kan het de vraag zijn of operatie juist niet het leed vergroot. Ook kunnen familieleden bepaalde waarden of overtuigingen hebben waardoor zij willen dat ‘alles uit de kast wordt gehaald’ terwijl de arts denkt dat dit geen enkele levenskwaliteit meer kan toevoegen. De culturele achtergrond kan hierin eveneens een rol spelen.
En: weegt snelheid in alle gevallen het zwaarst, of gaan we dan soms aan belangrijke dingen voorbij? Snel ingrijpen biedt de grootste kans op overleving maar in bepaalde complexe omstandigheden, is het goed om eerst de vraag te verkennen: berokken ik geen schade op de lange termijn als ik behandel? Iets anders wat kan meespelen is dat de patiënt eerder een behandelwens heeft geuit maar dat hij/zij die op het acute moment niet kan uiten. Het verzamelen van kennis over de patiënt en diens waarden (wat voor hem/haar belangrijk is) door daarover in gesprek te gaan met de familie, is dus ook van belang.
Een intensive care-arts weet veel van de impact van een IC-opname maar kan hij dit soort beslissingen (over wel/niet/hoe verder?) alleen nemen? Diverse aspecten spelen bij die overwegingen een rol. Belangrijke waarden als autonomie (het zelf kunnen beslissen), weldoen, niet schaden, rechtvaardigheid, etc zijn in het geding. Het bieden van veiligheid en het respecteren van de waardigheid van de patiënt vormen belangrijke uitgangspunten. Tijdens deze presentatie benadrukten drs. Meinders en Dr. Olthuis de grote waarde en steun van een moreel beraad, waarbij de afwegingen vanuit meerdere perspectieven met elkaar kunnen worden doorgesproken.
Lange termijn gevolgen van sepsis
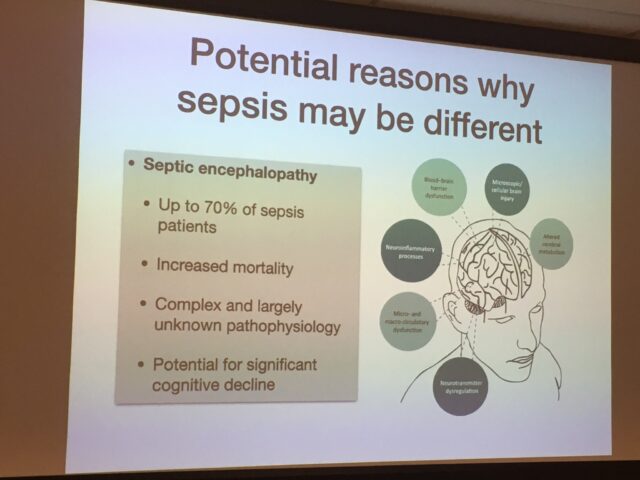
Prof. dr. J.G. van der Hoeven (afdelingshoofd van de Intensive Care in het Radboud umc) gaf toelichting bij de resultaten van de Monitor-IC studie waarbij IC-patiënten na hun opname gedurende meerdere jaren worden gevolgd. Dat gaf een heel interessant beeld. Allereerst stelde hij dat je eigenlijk zou verwachten dat er bij de groep sepsis-patiënten die op de IC heeft gelegen meer problemen zouden optreden dan bij patiënten die in verband met andere acute aandoeningen op de IC zijn beland.
Zie de onderstaande foto. In het Nederlands vertaald: bij sepsis-patiënten heeft de overgrote meerderheid (70%) in de acute fase te maken met encefalopathie (a.g.v. de sepsis functioneren de hersenen niet goed, dit uit zich bijv. in een delier), de sterfte onder sepsis-patiënten is hoger dan bij andere patiëntengroepen en er is een groot risico op cognitieve problemen. Toch lijken de verschillen tussen de lange termijngevolgen niet groot te zijn als je sepsis-patiënten vergelijkt met andere patiënten die voor acute aandoeningen werden opgenomen op de IC (hierover publiceerde Geense et al. in Critical Care Medicine in 2019).
Aan de Monitor-studie doen 7 Nederlandse ziekenhuizen mee en in totaal duurt de studie 10 jaar. Dit geeft enorm veel inzicht in de impact van een IC-opname en waar patiënten daarna behoefte aan hebben en wat goede benaderingen zouden kunnen zijn om hen te ondersteunen in het herstel. Daarbij merkte prof. van der Hoeven wel op dat we niet alle nazorg-behoeften zullen kunnen vervullen vanuit het ziekenhuis. Het gaat er ook om dat we patiënten op weg helpen met goede informatie en hen richtingwijzers en steunmogelijkheden aanreiken (waaronder ook lotgenotencontact).
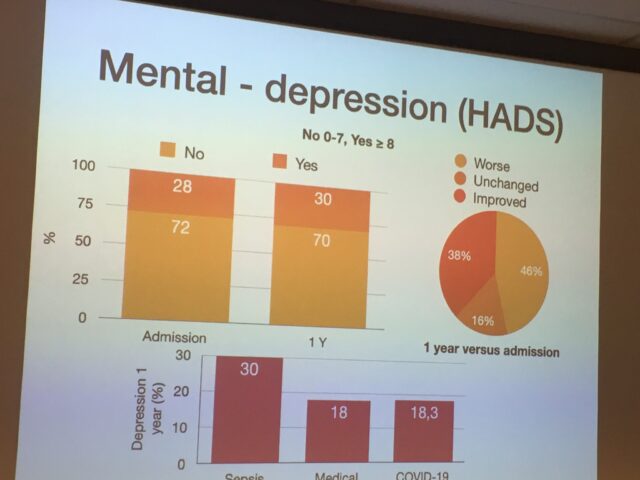
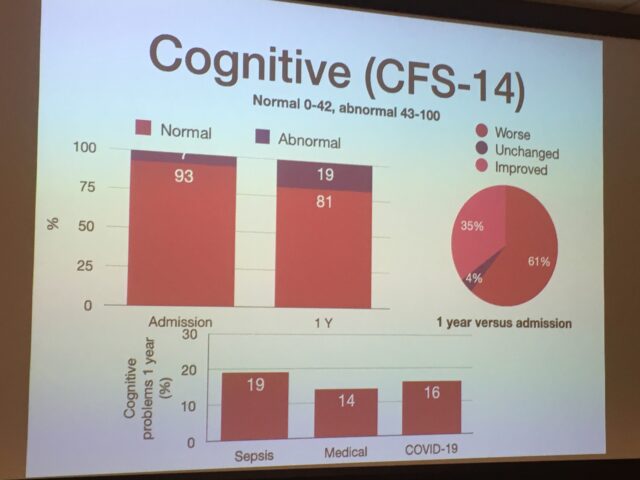
Van alle IC-patiënten uit dit onderzoek waarvan tot nu toe de resultaten bekend zijn, bleek 31,9 % bij onderzoek 1 jaar na hun IC-opname, nieuwe chronische klachten te hebben overgehouden aan de periode op de Intensive Care. 57,8 % had 1 jaar na de opname werk-gerelateerde problemen. Zie ook de foto’s voor de resultaten wat betreft de groep sepsis-patiënten in vergelijking met andere patiënten op de IC.
Wel blijken sepsis-patiënten t.o.v. andere IC-patiënten (zie de onderste 2 foto’s) meer last te hebben van mentale klachten (als depressie) en cognitieve problemen (problemen met het geheugen, de concentratie, etc.). Ook opvallend is dat de cognitieve problemen bij alle IC-patiënten in totaal, na 1 jaar bij 61% van hen bleken te zijn verergerd.
April 2023, Idelette Nutma